
Documento base declaración de apoyo a la Atención Primaria del Colegio de Médicos de Málaga, #LaPrimariaNecesaria.
La actual pandemia por COVID-19 ha retratado la realidad del sistema sanitario español con mucha resolución. Ha puesto el foco en las deficiencias que se arrastraban desde hacía años, con el resultado conocido por todos: no ha podido dar una respuesta adecuada a las nuevas demandas con las que se ha encontrado el sistema y las expectativas de los ciudadanos. Entendemos que es el momento de enfrentarnos con un carácter constructivo a los desafíos con los que nos encontramos, describiendo el contexto y proponiendo soluciones.
La Medicina de Familia y la Pediatría extrahospitalaria son las cenicientas de la sanidad en España. Los responsables políticos sanitarios se encuentran cómodos otorgándole ese papel año tras año. La salud de la población tiene mucho que ver con la fortaleza y calidad de su Atención Primaria. Nadie puede discutir el papel indispensable del primer nivel de atención sanitaria en el cuidado de los enfermos y su repercusión en la salud de la sociedad en general. Los indicadores sanitarios así lo certifican. “En todas las olas de esta pandemia, los médicos de AP no han rehusado su papel protagonista de enfrentarse con decisión a los diferentes desafíos que han ido apareciendo para servir a la sociedad, y ahora necesitan el apoyo de la administración sanitaria para construir la nueva AP necesaria” según el Dr. Pedro Navarro, presidente del Colegio de Médicos de Málaga (Commalaga).
Tras los primeros años dorados de la AP en los tiempos de la reforma, para desgracia de los médicos de familia y los pediatras extrahospitalarios, la manillas del reloj se acercaron a las doce y todo comenzó a desvanecerse. La accesibilidad mal entendida resumida en la conocida “demora cero” y el control sobre su gasto directo e inducido, se convirtieron en sus nuevos señores, y el nuevo modelo de Atención Primaria se desdibujó en exceso.
Con la crisis económica se acentuaron los males, la Medicina de Familia se quedó fuera de la Universidad, los jóvenes médicos no la eligen en el MIR como primera opción, y sus condiciones profesionales y laborales cada día han empeorado sin disimulo.
En la actualidad la Atención Primaria no se reconoce, fuera de ofrecer una atención ambulatorizada a las demandas de la ciudadanía. Su papel como posible nivel asistencial vertebrador de la salud de nuestra sociedad es sólo un espejismo. En los centros de salud se atienden no tanto a pacientes con enfermedades crónicas sino a ciudadanos con demandas crónicas. No podemos focalizar el esfuerzo en los que más nos necesitan, ni comenzar a desechar medidas sin ningún valor añadido, si no se piensa de forma seria en gestionar de alguna forma la demanda. Las esperanzas que se pusieron en la gestión clínica para dar un salto de calidad en el servicio y en la sostenibilidad del sistema, fueron sólo cantos de sirena. A día de hoy ni ayuda a la gestión, ni mucho menos, a la clínica.
Esta situación se ha visto agravada por las nuevas exigencias asistenciales de los ciudadanos en la pandemia por COVID-19, los ciudadanos y los profesionales exigimos a los responsables que se pase de la política de las promesas a la realidad de los hechos. Se necesita una segunda reforma de la Atención Primaria, que sepa dar respuesta a la complejas nuevas demandas de los ciudadanos, y que de por finalizada de una vez por todas la infrafinanciación económica de la misma, así como la poca acertada gestión de los recursos humanos.
En palabras de la representante de Atención Primaria del Commálaga, Dra. Silvia Rodríguez, “la pandemia de la COVID-19 ha incrementado la presión a una AP con nuevas exigencias y necesidades. Es necesario disminuir la burocratización que actualmente desborda al médico de Primaria”. Para la Dra. Rodríguez, podrían sintetizarse en las siguientes:
- La atención a la propia pandemia en una triple faceta:
- Identificación precoz de casos sospechosos, su confirmación, tratamiento y seguimiento.
- Identificación de contactos, aislamiento y seguimiento de los mismos, y realización de pruebas diagnósticas en el caso de desarrollar síntomas.
- Asistencia a las complicaciones y secuelas derivadas de la enfermedad.
- Los efectos en materia de salud mental como consecuencia tanto de la enfermedad como de las medidas de confinamiento, especialmente en edades más extremas (niños y ancianos).
- La detección y seguimiento de patologías agudas y crónicas.
- Las necesidades urgentes de atención regular y cercana en residencias de ancianos y personas con discapacidad.
- Las consecuencias que inevitablemente tendrá la crisis económica como consecuencia de la pandemia.
El Colegio de Médicos de Málaga ha expuesto en reiteradas ocasiones que en los próximos diez años se jubilarán un gran número de médicos en nuestra provincia, lo que supone casi el 35% del total de los que ejercen en la actualidad. Este hecho añade un futuro poco halagüeño para la Atención Primaria malagueña y exigirá un cambio de 180 grados en la política de contratación y fidelización de médicos de familia y de recambio de los mismos.
Las autoridades sanitarias han expuesto en muchas ocasiones que no encuentran médicos para trabajar en la Atención Primaria pública. El problema tan importante que se está viviendo en la actualidad tiene que ver en parte con el nivel bajo de retribución de los facultativos en la Atención Primaria que no atrae a las nuevas generaciones, así como a las poco atractivas condiciones laborales en las que deben desempeñar sus funciones, con consultas masificadas habitualmente, y una inexistente carrera profesional.
Para que Málaga pase de ser una provincia en el ámbito público que exporta médicos a ser destino de elección de muchos de ellos, desde las autoridades sanitarias se tiene que tener la disposición de escuchar las demandas y medidas propuestas que vienen de la mano de los profesionales.
El Colegio de Médicos de Málaga de forma institucional siempre estará del lado de los médicos para encontrar soluciones a la crisis en la Atención Primaria. Con la actual declaración, la institución quiere hacer justicia visible al trabajo diario del médico de familia y el pediatra hospitalario, porque la nueva Atención Primaria es más necesaria que nunca.
Propuestas de mejora
El desafío de la pandemia hará nos invita a que los cambios hasta ahora imposibles en la AP sean inevitables; en caso contrario, su papel en el sistema será meramente residual. Se precisa para ello de un cambio global de actitud frente a la AP por parte de todos los actores involucrados, que respete los atributos nucleares de la misma, especialmente el de la longitudinalidad, y que otorgue mayor autonomía a sus profesionales.
Para ello desde el Commálaga proponemos:
a) Financiación adecuada:
En AP se requiere una inversión urgente en 2022, ante la previsión de próximos brotes de la pandemia. La inversión debería abarcar tres ámbitos:
- En los recursos humanos necesarios para responder a las múltiples tareas que se deben asignar a la AP. En términos de gasto, la Atención Especializada ya ha superado el nivel previo a la crisis de 2008, incluido el gasto de personal. Sin embargo, la AP está todavía por debajo de dicho nivel, incluso en gasto de personal.
- En los recursos tecnológicos, diagnósticos y terapéuticos para realizar su función.
- En la adecuación de las infraestructuras (comunicación e instalaciones) a las que la pandemia obliga.
b) Rediseño del modelo:
Nuevos modelos multidisciplinares con tecnología al servicio del profesional y del ciudadano que se alejen de los compartimentos estanco de la gestión clínica y la rigidez de la actual coordinación asistencial con el hospital.
La atención presencial sigue y seguirá siendo necesaria e imprescindible para resolver ciertos problemas, al igual que la atención domiciliaria que debería ser potenciada aún más en la era COVID-19. Pero se precisa una sustancial mutación del modelo de atención clínica que permita mantener la accesibilidad optimizando su potencialidad. No se trata de cambiar la agenda, sino el estilo de práctica profesional. Un modelo que no fije el número de visitas como objetivo sino el número de necesidades resueltas y que prime la resolución de problemas y la minimización de visitas por proceso atendido.
c) Medidas para la gestión de la demanda
Se debe poner las tecnologías al servicio de la salud. Eso significa vehiculizar de la mejor manera y en el menor tiempo posible las demandas de los ciudadanos para que puedan obtener respuestas ágiles. El profesional debe gestionar su agenda que se compondrá de demandas presenciales o virtuales, y no debe sentirse preso de una burocratización que es motivo de ineficiencia e insatisfacción para todos. Al igual que se ha avanzado en el tema de la prescripción electrónica y la gestión de la Incapacidad Laboral Temporal (ILT), puede avanzarse en la gestión de la demanda clínica sin por ello resignarnos a la exigencia de unas agendas con citas interminables y fuera de control.
d) Medidas para la gestión de la oferta
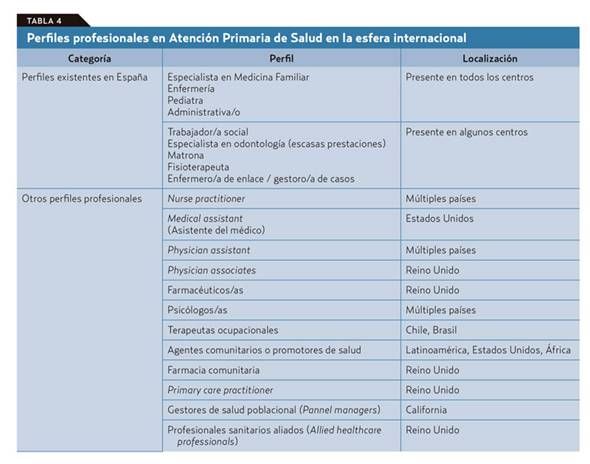
Para cumplir los atributos básicos de la AP, es necesario ampliar el número y la composición de los equipos. En la tabla que exponemos se sintetizan los perfiles profesionales existentes en España en comparación con otros países de nuestro entorno. Incluso allí donde la AP se desarrolló en torno a la figura solitaria del médico de familia, han ido ampliando la composición de los equipos de acuerdo con el aumento y la aparición de nuevas necesidades.
Resulta necesario trabajar en dos ámbitos complementarios:
- El equipo básico de atención a una lista de pacientes:
- Podría estar formado por tres especialistas: especialista en Medicina Familiar y Comunitaria o familia o en Pediatría, personal de Enfermería de Familia y administrativo. Los denominados miniequipos formados por médico y asistente clínico. La reforma de la AP en España permitió el desarrollo profesional de la enfermería, que a partir de entonces pudo realizar las funciones para las que estaba capacitada, dejando de ser un simple ayudante del médico. Sin embargo, este cambio incrementó la carga de trabajo de forma desproporcionada ante la ingente burocracia que en cualquier país del mundo un médico de familia debe atender. Por ello muchos países han introducido nuevos perfiles que apoyan en esas tareas al médico.
- Debería valorarse la inclusión en dicho equipo de asistentes médicos (physician assistant), que han demostrado mayor eficiencia que los médicos en el manejo de problemas de menor complejidad. Atención especial merece la figura del agente comunitario, promotor de salud o técnico paramédico, primer contacto real en muchos países de Latinoamérica y sobre cuya efectividad en materia de resultados en salud existe evidencia reciente.
- El equipo de apoyo de AP:
- Formado por profesionales constituyentes del EAP, a tiempo completo o parcial, que podrían dar soporte a varios equipos básicos.
La diferenciación de funciones vendría determinada por la complejidad del problema, actuando los facultativos ante los problemas clínicos de mayor complejidad.
e) Nuevas posibilidades en el encuentro médico-enfermo
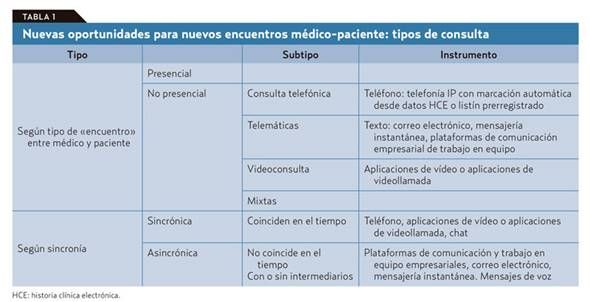
La pandemia ha mostrado que se puede «pasar consulta» viendo un número de pacientes no excesivo de forma presencial y que tecnologías tradicionales con un uso marginal previo como la consulta telefónica o más avanzadas como la videoconsulta pueden sustituir, incluso con ventaja, a la consulta presencial. A pesar de las creencias atávicas con respecto a estos tipos de consulta sin contacto, se pueden explorar maneras particulares de relación y continuidad asistencial en los diferentes tipos de encuentros médico-paciente.
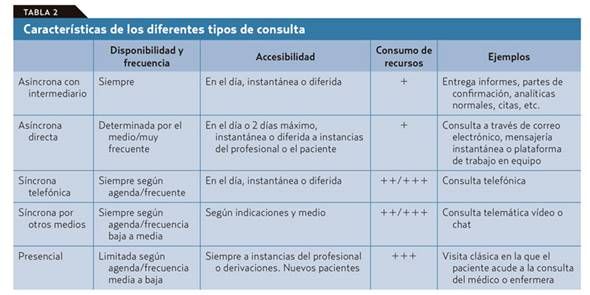
De las tareas diarias que realiza un médico de familia o pediatra, no todas deber ser irremediablemente presenciales, ni todas se pueden o deben solucionar en una consulta telemática; tampoco todas las consultas requieren que el médico y el paciente estén conectados simultáneamente. El problema es que de antemano no podemos saber en qué clase va a caer la próxima visita de un paciente que accede libremente y sin ningún tipo de filtro a la agenda del médico. Si se piensa en los diferentes tipos de consulta que podemos ofrecer con este nuevo modelo (tablas 1 y 2): presencial o a distancia por diferentes medios, síncrona o asíncrona; vemos que la que más recursos consume es la síncrona presencial. Por lo tanto, esta deber ser reservada para los casos en que sea realmente necesaria sin llegar a llenar la agenda. Las otras visitas sincrónicas están sujetas, con variaciones, a ineficiencias similares a las que vemos en la visita presencial en el consultorio, salvo que ahorran recursos al paciente y en ocasiones tiempo del médico. Fomentar la consulta asíncrona es una de estas formas de cambio. Las ventajas de la comunicación asincrónica frente a la comunicación síncrona y directa en la consulta son evidentes (tabla 3).

f) Formación, Investigación y Carrera Profesional
Los médicos de Familia y los pediatras extra hospitalarios no pueden ocupar el 100% de su jornada laboral en actividades relacionadas con la asistencia clínica. Debe construir un nuevo ecosistema laboral donde la formación y la investigación sean esenciales y ocupen parte del tiempo del profesional.
Es fundamental incentivar la figura del turo de alumnos de pregrado y posgrado.
Desde el Colegio de Médicos pensamos que se debe compensar la labor del tutor de estudiantes de Medicina y médicos internos residentes (MIR), que hasta ahora se realiza de forma altruista.
Por tanto, existen tres puntos que supondrían la mejor de la formación de nuestros futuros médicos y médicas:
– Cupos adecuados: si se destina más tiempo por cada paciente propicia además una labor docente de calidad.
– Incentivo económico a la labor de la tutorización.
– En los centros de salud deben reservarse un porcentaje de plazas para médicos comprometidos con la docencia.
Otro aspecto importante es la definición de la carrera profesional estable, que puede ayudar a fidelizar a los facultativos y servir de atracción para nuevos profesionales. Este punto se torna en imprescindible en los años venideros para evitar la falta de profesionales.
Leave a reply

Leave a reply